Chào đời với căn bệnh hiếm Wiskott-Aldrich chỉ 1-9/1000.000 trẻ mắc, cuộc sống của bé trai 2 tuổi luôn bị tử thần đe dọa bởi em có thể ra đi bất cứ lúc nào do các biến chứng của bệnh như xuất huyết não, nhiễm khuẩn nặng. Số phận đã mỉm cười với em bé này khi cuộc sống của em đã hồi sinh bằng phương pháp ghép tủy được thực hiện tại Bệnh viện Nhi Trung ương với chính nguồn tủy từ người chị gái ruột. Thành công của ca ghép này ghi dấu một bước tiến mới về kỹ thuật điều trị của các bác sĩ Bệnh viện Nhi Trung ương.
Từng một lần mất con vì bệnh hiếm
Cháu T. (Quảng Ninh) là con út trong gia đình có 3 anh chị em. Trước khi có cháu T, cách đây 6 năm, cha mẹ của em đã trải qua cảm giác đau đớn một lần mất con vì căn bệnh này khi con mới 7 tháng tuổi. Tuy nhiên khi đó, cả bác sĩ và gia đình đều không xác định được rõ nguyên nhân. Năm 2018, bé T. chào đời trong niềm hạnh phúc vô bờ của cha mẹ nhưng chỉ 1 ngày sau sinh cháu đã xuất hiện những nốt xuất huyết ở thành bụng.
Các bác sĩ Bệnh viện Sản Nhi Quảng Ninh cho cháu khám và làm các xét nghiệm chẩn đoán sau đó chuyển lên Bệnh viện Nhi Trung ương. Tại Bệnh viện Nhi Trung ương, bé T. điều trị ở khoa Sơ sinh 1 tuần. Trong thời gian này, các bác sĩ nhận thấy các chỉ số xét nghiệm của cháu vẫn trong giới hạn bình thường nên cho về.
Tháng 9 năm 2019, khi tái khám lần 2 cho cháu T, qua các xét nghiệm, các bác sĩ nhận thấy tiểu cầu của cháu thấp, kèm theo đó là dấu hiệu xuất huyết ngoài da, đi ngoài ra máu. Nghi ngờ cháu có thể mắc bệnh di truyền hiếm gặp, các bác sĩ đã chỉ định cho bệnh nhi thực hiện xét nghiệm gen. Gia đình bất ngờ khi được bác sĩ thông báo con mình mắc căn bệnh hiếm Wiskott-Aldrich.
Bước ngoặt trong kỹ thuật điều trị của các bác sĩ Bệnh viện Nhi Trung ương
Theo các tài liệu y văn, bệnh nhân mắc hội chứng Wiskott-Adlrich thường không sống quá 5 năm. Trẻ thường tử vong do các biến chứng nhiễm khuẩn, xuất huyết não hoặc các bệnh ác tính. Con đường duy nhất có thể cứu bệnh nhi này là ghép tủy. Đây là liệu pháp điều trị kỹ thuật cao, đưa tế bào gốc tạo máu từ người khỏe mạnh vào cơ thể bệnh nhân để thay thế cho tế bào gốc bị tổn thương hoặc bất thường.
Thạc sĩ, bác sĩ Nguyễn Ngọc Quỳnh Lê-người chăm sóc và điều trị trực tiếp cho bé T. chia sẻ, các bác sĩ chuyên khoa Miễn dịch – Dị ứng – Khớp đã theo dõi, điều trị liên tục cho bé từ khi trẻ được chẩn đoán chính xác bệnh, và sau đó tư vấn cho gia đình bệnh nhân hướng điều trị bằng ghép tủy.
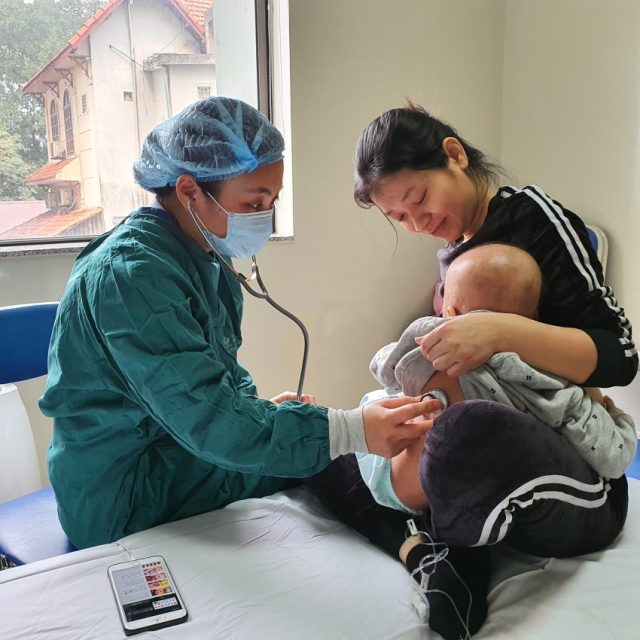
Bác sĩ Quỳnh Lê thăm khám cho bé T sau giai đoạn ghép tủy (Ảnh: BVCC)
May mắn, qua xét nghiệm sàng lọc, các bác sĩ đã phát hiện bé T. có chị gái là người có nguồn tủy phù hợp hoàn toàn với bé.
Ngày 26/2 bệnh nhi được các bác sĩ tiến hành ghép tủy theo phác đồ điều trị của Hiệp hội Ghép tủy châu Âu. Trước ghép tủy, cháu phải trải qua 1 tuần điều trị hóa chất để diệt tủy.
Nhờ quá trình chuẩn bị trước ghép kĩ càng và sự phối hợp nhịp nhàng của cả ekip thực hiện, bệnh nhân không gặp các tai biến nặng sau ghép. Các biến chứng sau ghép như sốt giảm bạch cầu hạt, viêm niêm mạc, ghép chống chủ… đều được phát hiện sớm và kiểm soát tốt.
Sau khoảng thời gian hồi hộp, lo lắng, ngày thứ 21 sau ca ghép, gia đình bé T. vui mừng khi được các bác sĩ thông báo tủy mới đã phát triển trong cơ thể bệnh nhi đạt đến 87%. Các xét nghiệm cũng cho thấy các chỉ số máu của trẻ như hồng cầu, bạch cầu, tiểu cầu đạt chỉ số bình thường.
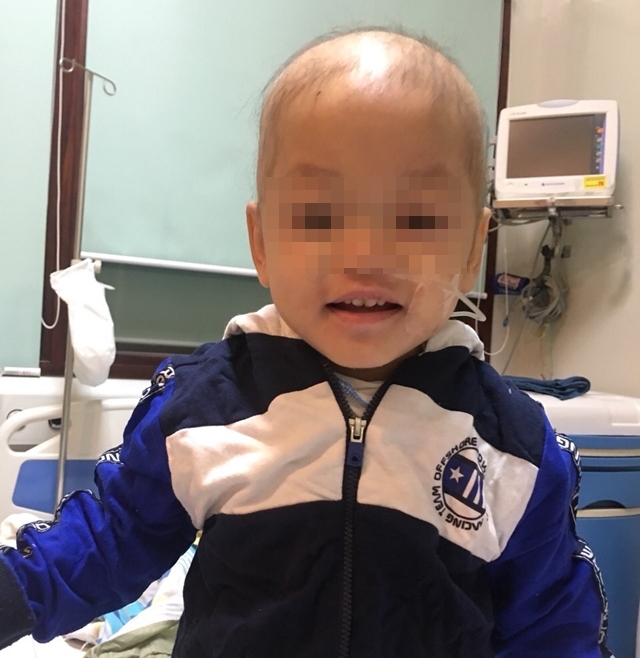
Nụ cười đã trở lại trên môi em bé sau thời gian chống chọi với bệnh tật (Ảnh: GĐCC)
Ngày thứ 33 sau ghép, cả gia đình và đội ngũ y bác sĩ khoa Miễn dịch-Dị ứng-Khớp vỡ òa trong hạnh phúc khi kết quả xét nghiệm tủy mới trong cơ thể cháu T đã đạt 100%. Điều này có nghĩa ca ghép đã thành công tuyệt đối, chấm dứt chuỗi ngày cả gia đình bé T phải sống trong thấp thỏm lo âu vì tình trạng sức khỏe của con mình.
Ghép tủy thành công trên bệnh nhi mắc Wiscott-Aldrich đánh dấu bước ngoặt trong kỹ thuật điều trị của các bác sĩ Bệnh viện Nhi Trung ương. Ghép tủy (ghép tế bào gốc) đã được ứng dụng thành công tại Bệnh viện Nhi cho nhiều bệnh nhân bị suy tủy, Thalasemia, suy giảm miễn dịch bẩm sinh và hiện nay là bệnh Wiscott-Andrich.
Bệnh nhân Wiskott-Aldrich cần hỗ trợ về kinh phí điều trị
Theo tiến sĩ, bác sĩ Lê Quỳnh Chi – Trưởng khoa Miễn dịch – Dị ứng – Khớp, số bệnh nhi mắc bệnh này hiện đang điều trị tại bệnh viện là 11 cháu trong đó bệnh nhi nhỏ tuổi nhất là 5 tháng, lớn nhất là 7 tuổi.
Phần lớn những bệnh nhân này thường có rất nhiều biến chứng của bệnh như di chứng xuất huyết não, tình trạng viêm da cơ địa nặng, tổn thương mắt….và đều có chỉ định ghép tủy.
Trẻ mắc Wiskott-Aldrich sau khi được ghép tủy sẽ hoàn toàn khỏi bệnh và có cuộc sống như những đứa trẻ bình thường khác. Tuy nhiên, để một ca ghép tủy thành công, bệnh nhi và gia đình cần chuẩn bị tâm lý vượt qua rất nhiều khó khăn.
Một trong những trở ngại lớn nhất là kinh phí điều trị. Chi phí cho một ca ghép tủy là rất lớn, Bảo hiểm y tế chỉ chi trả một phần. Một ca ghép tủy với chi phí hằng trăm triệu đồng, có thể lên đến một hai tỷ đồng là quá sức với nhiều gia đình có con bị bệnh suy giảm miễn dịch phải đeo đuổi điều trị trong thời gian dài. Nếu như có sự chung tay hỗ trợ về chi phí của các cấp, bộ, ban, ngành trong xã hội sẽ giảm được gánh nặng cho bệnh nhân và gia đình.
Là bác sĩ tiếp xúc trực tiếp với các bệnh nhi mắc bệnh, bác sĩ Chi chia sẻ: “Mong muốn của người bệnh cũng là ước mong của các bác sĩ chuyên khoa Miễn dịch là các quỹ Bảo hiểm y tế cùng với các tổ chức xã hội nghiên cứu các chính sách hỗ trợ về y tế cho đối tượng bệnh nhân mắc bệnh hiếm giảm bớt gánh nặng điều trị cho gia đình bệnh nhân”.
| Wiskott-Aldrich-căn bệnh lạ mà đến cái tên người gia đình cũng không thể đọc rành rọt, là một hội chứng suy giảm miễn dịch di truyền có nguy cơ gây tử vong.
Theo PGS. TS Lê Thị Minh Hương-Chuyên gia về Miễn dịch- dị ứng, bệnh thường biểu hiện rất sớm trong vòng 1-2 tháng đầu tiên sau sinh. Đặc trưng của người mắc hội chứng này biểu hiện bằng tình trạng suy giảm chức năng các tế bào lympho T và B trong khi số lượng của quần thể tế bào này vẫn ở mức bình thường. Bệnh nhân mắc chứng suy giảm miễn dịch kết hợp trầm trọng này thường rất nhạy cảm với rất nhiều tác nhân gây bệnh như vi khuẩn, virus, nấm và ký sinh trùng. Theo thời gian, chức năng của các tế bào này càng ngày càng suy giảm nặng hơn, trẻ mắc các bệnh nhiễm khuẩn cơ hội với tần suất và mức độ ngày càng nặng lên. Hội chứng này còn làm giảm số lượng và chức năng của tiểu cầu, một yếu tố rất quan trọng trong quá trình đông máu của cơ thể. Do đó, trẻ mắc hội chứng WAS sẽ có biểu hiện chảy máu ngoài da, niêm mạc, nặng hơn có thể đi ngoài ra máu, đi tiểu máu và nguy hiểm nhất là biến chứng xuất huyết não. Bên cạnh đó, trẻ có thể bị viêm da cơ địa, làm tăng nguy cơ nhiễm khuẩn qua làn da tổn thương, và về lâu dài có nguy cơ mắc một số bệnh ác tính hoặc bệnh tự miễn do rối loạn hệ miễn dịch. |
Lê Mai





